
Bei Rheuma denkt man zuerst nicht an die Lunge. Aber auch sie kann von einer entzündlich-rheumatischen Krankheit betroffen sein. Lesen Sie dazu unsere zehn Fragen und Antworten zur interstitiellen Lungenerkrankung (ILD).
Die Lunge ist ein stark durchblutetes Organ mit einem hohen Anteil an Bindegewebe. Dass dieses von einer rheumatoiden Arthritis (RA) befallen werden kann, ist keine Neuigkeit. Wohl aber, dass das Bindegewebe der Lunge einen möglichen Ausgangspunkt einer RA darstellt. Darauf deuten neue Erkenntnisse, die die herkömmliche Sichtweise einer nachträglichen Lungenbeteiligung der RA auf den Kopf stellen.
Gleichzeitig drängen Produkte auf den Markt, die den Erkrankungen des Lungenbindegewebes medikamentös zu Leibe rücken. Gründe genug, sich mit den sog. interstitiellen Lungenerkrankungen zu befassen. Sie zählen zu den Begleiterkrankungen (Komorbiditäten) der rheumatoiden Arthritis, aber auch der systemischen Sklerose und anderer Kollagenosen.
1. Was sind interstitielle Lungenerkrankungen (ILD)?
Unter die interstitiellen Lungenerkrankungen fallen vielerlei klinische Syndrome. Gemeinsam ist ihnen ein faseriger Umbau des formgebenden Bindegewebes der Lunge, des sog. Lungengerüstes oder Interstitiums. Es enthält reichlich Kollagen und Elastin (zweierlei Fasern), Fibroblasten (bewegliche Zellen, die Fasern bilden) sowie die ganz feinen Blutgefässe der Lunge, die Kapillaren. Der faserige Umbau ist das Werk übereifriger Fibroblasten. Sie bilden zu viele Kollagenfasern, die die Lunge verdicken, versteifen und vernarben – es entsteht eine Lungenfibrose.
2. Was geschieht bei einer Lungenfibrose?
Man kann sich die Lunge wie einen Baum vorstellen. Der Baumstamm (die Luftröhre) verzweigt sich in ein Röhrensystem aus Ästen (Bronchien) und immer feineren Zweigen (Bronchiolen). An den Zweigspitzen hängen – wie die Blätter am Baum – unzählige winzige Lungenbläschen (Alveolen). Sie sind netzartig umgeben von den Kapillaren, den ganz feinen Blutgefässen.
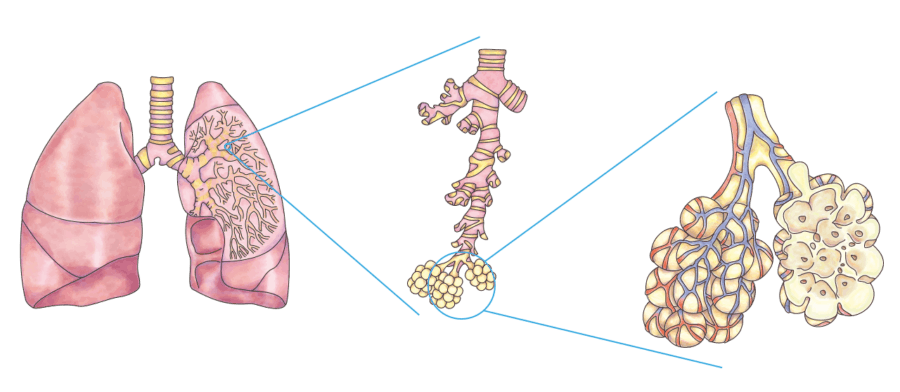
Zwischen Kapillaren und Lungenbläschen vollzieht sich der Austausch der Atemgase über Diffusion (Durchdringung). Sauerstoff dringt vom Luftraum des Lungenbläschens ins Blut der Kapillaren – und das Kohlendioxid legt dieselbe Diffusionsstrecke in Gegenrichtung zurück.
Wucherndes Narbengewebe drängt sich bei einer Lungenfibrose zwischen die Lungenbläschen und in sie hinein. Das vergrössert die Diffusionsstrecke und erschwert den Gasaustausch. Allmählich versagen die arg betroffenen Lungenbläschen ihren Dienst, denn Narbengewebe ist – in der Lunge wie überall im Körper – funktionsloses Reparaturgewebe.
Je mehr der 300 Millionen Lungenbläschen einer Lunge ausfallen, desto weniger Sauerstoff wird aufgenommen; die Lungenvernarbung führt zu Atemnot und Sauerstoffmangel. Überdies versteift sie die Lunge. Betroffene müssen mehr Kraft aufwenden, sie mit Luft zu füllen; das Atmen wird zu einer Anstrengung.
3. Sind eine Lungenfibrose und eine ILD dasselbe?
Der Sprachgebrauch ist uneinheitlich. Manche verwenden die beiden Begriffe gleichbedeutend, manche begrenzen den Ausdruck «Lungenfibrose» auf das Endstadium einer interstitiellen Lungenerkrankung, kurz: ILD. Die Abkürzung kommt aus dem Englischen: Interstitial Lung Disease.
4. Welche Formen von Rheuma kann eine ILD begleiten?
Am engsten ist die Verbindung zwischen Rheuma und ILD bei den Kollagenosen. Das gemeinsame Problem ist hüben wie drüben die Vernarbung. Unter den Kollagenosen ist besonders die systemische Sklerose zu nennen. Ungefähr 50% der davon Betroffenen entwickeln eine ILD. Zudem mehren sich Hinweise darauf, dass auch diese Kollagenose in der Lunge ihren Ausgangspunkt habe. Folgende Kollagenosen können von einer ILD begleitet sein:
- systemische Sklerose (Sklerodermie)
- Lupus erythematodes
- Dermatomyositis
- Polymyositis
- Sjögren-Syndrom
- Mischkollagenose (Sharp-Syndrom)
Unter den übrigen Formen entzündlichen Rheumas zeigen sich gelegentlich der Morbus Bechterew und häufiger die rheumatoide Arthritis (RA) in Begleitung einer interstitiellen Lungenerkrankung. Diese nennt man dann eine RA-assoziierte ILD oder kurz RA-ILD.
5. Wie häufig ist eine RA-ILD?
Gemäss einer 2025 veröffentlichten Metaanalyse, bei der 33 Studien mit über 14'000 RA-Betroffenen ausgewertet wurden, erkranken in Europa ungefähr 10% aller RA-Betroffenen am Lungeninterstitium.
Einzelne Quellen geben höhere Quoten an. Grundsätzlich ist die Häufigkeit auch vom diagnostischen Nachweisverfahren abhängig. So ist die hochauflösende Computertomographie (HRCT) sehr viel sensitiver als andere Untersuchungsmethoden. Sie vermag Lungenanomalien aufzuspüren, die im Röntgenbild verborgen bleiben und nie im Leben der Betroffenen zu Symptomen führen.
6. Was sind die Symptome einer RA-ILD?
Entzündliche und faserig-narbige Schädigungen des Lungenbindegewebes können lange unbemerkt bleiben, weil sich viele RA-Betroffene ohnehin dauernd erschöpft fühlen und bei Anstrengung schnell ausser Atem geraten. Zudem lassen sich Kurzatmigkeit und Reizhusten auch anderen Ursachen zuschreiben. Folgende Beschwerden können auf eine RA-ILD hindeuten:
- flache Atmung (tiefe Atemzüge fallen schwer)
- Atemnot bei körperlicher Anstrengung wie z.B. Treppensteigen
- ein vorwiegend trockener Reizhusten
- abnehmende körperliche Belastbarkeit
Wichtig zu wissen: Gelenk- und Lungenbeschwerden hängen nur locker zusammen. Das Ausmass der Lungenvernarbung zeigt keinen Zusammenhang damit, wie aktiv eine RA ist oder wie lange man schon von einer RA betroffen ist.
7. Was sind die Ursachen einer RA-ILD?
Allein schon die Begriffe verankern die Begleiterkrankung RA-ILD in der Grunderkrankung RA. Umso näher liegt es, einen direkten Entzündungszusammenhang zu vermuten, der in die Lunge übergreife und dieses Organ an der RA «beteilige».
Allerdings ist die Theorie der Grund- und Begleiterkrankung vage. Sie verlangt keinen ursächlichen Zusammenhang. Zudem kann eine Organbeteiligung oder Begleiterkrankung dem Grundproblem um Jahre vorausgehen. Und schliesslich verlegen neuere Erkenntnisse die möglichen Anfänge einer RA in die Lunge, also die «Grunderkrankung» in die Sphäre der «Begleiterkrankung».
Gleichzeitig diskutiert man die RA-ILD als eine Nebenwirkung gewisser RA-Medikamente sowie als Folge von Atemwegsinfektionen, die wiederum auf die RA oder die medikamentöse Immununterdrückung der RA-Therapie zurückgehen können. Zu den häufigeren Atemwegsinfektionen zählen die Bronchitis (wenn sich die Schleimhäute der Luftröhre und der Bronchien entzünden) sowie die Lungenentzündung in Form der alveolären Pneumonie (wenn sich die Lungenbläschen entzünden) oder der interstitiellen Pneumonie (einer Entzündung des Lungenbindegewebes).
Offenbar muss man bei einer RA-ILD verschiedene Entzündungszusammenhänge auf dem Radar haben. Die Lunge ist bei unterdrücktem oder gestörtem Immunsystem ein Einfallstor für Viren, Bakterien und andere Krankheitserreger – sowie generell anfällig für schädliche Reize wie medizinische Bestrahlung, lungenschädigende Medikamente oder Fremdstoffe wie Asbestfasern oder industrielle Stäube.
Grundsätzlich setzen viele mögliche Ursachen in Gang, was von der Wundheilung her bekannt ist: Fibroblasten wandern ein (Entzündungsphase), bilden aus dünnem Kollagen einen provisorischen Wundverschluss (Proliferationsphase) und vernarben diesen mit belastbarem Kollagen (Regenerationsphase). Aber bei einer interstitiellen Lungenerkrankung laufen die Entzündungsprogramme in einer Endlosschlaufe und kommt die Narbenbildung zu keinem Abschluss. Warum, ist in seinen tiefen Ursachen unverstanden.
8. Welche Risikofaktoren begünstigen eine RA-ILD?
Das Risiko für eine interstitielle Lungenerkrankung in Verbindung mit einer rheumatoiden Arthritis ist umso grösser, je älter man zum Zeitpunkt der RA-Diagnose ist. Weitere bekannte Risikofaktoren sind vorhandene Rheumaknoten sowie bestimmte Autoantikörper (Rheumafaktor und Anti-CCP-Antikörper). Ausserdem haben Männer ein grösseres Risiko als Frauen – sowie Personen, die geraucht haben.
9. Wie behandelt man eine RA-ILD?
Grundsätzlich unterdrücken RA-Medikamente überall im Körper vorhandene Entzündungen. Die Lunge wird bei einer RA-Therapie also «mitbehandelt», sodass die Lungenprobleme günstigenfalls nie so weit fortschreiten, bis die Betroffenen Lungensymptome zeigen. Treten sie auf, ist im Einzelfall schwer zu sagen, ob ein Zuviel oder ein Zuwenig an Immunsuppression dafür verantwortlich zu machen sei.
Ob eine RA-ILD einer spezifischen medikamentösen Therapie bedarf, ist eine ärztliche Entscheidung. Zur Verfügung stehen Cortison und diverse Immunsuppressiva. Allerdings fehlen zu RA-ILD-Therapien kontrollierte Studien und einwandfreie Wirksamkeitsnachweise.
Daneben kann eine Atemphysiotherapie sinnvoll sein. Sie zielt darauf, die Belastbarkeit der Lunge zu steigern oder wenigstens zu erhalten. Das Programm umfasst ein pulmonales Ausdauertraining ebenso wie Entspannungsmethoden und Achtsamkeitsübungen, die etwa die Bauchatmung vertiefen. Je nach Therapeutin oder Therapeut können dazu auch die Erfahrungsschätze des Yoga und des Qi Gong erschlossen werden, die traditionell ein besonderes Augenmerk auf die Pflege der Atempraxis lenken.
10. Soll ich bei RA besonders auf meine Lunge achten?

Merken Sie, dass Sie beim Treppensteigen schneller atemlos werden? Das ist häufig das erste Anzeichen für eine interstitielle Lungenerkrankung. Es besteht kein Grund zur Panik, aber zögern Sie nicht, solche alltäglichen Beobachtungen bei der nächsten ärztlichen Konsultation mitzuteilen.
Wichtig für die Lungengesundheit ist auch, sich keiner verschmutzten Luft auszusetzen und das Passivrauchen zu vermeiden. Ganz zu schweigen vom aktiven Rauchen, das Sie bei einer RA sowieso aufgeben sollten.
Zwar gibt es noch keine Empfehlungen der Europäischen Rheumaliga EULAR zum Umgang mit Komplikationen rheumatischer Erkrankungen in der Lunge. Gewisse Fachkreise sehen aber einen dringenden Handlungsbedarf und rufen Ärztinnen und Ärzten dazu auf, RA-Betroffene schon bei der Diagnose und dann regelmässig auf Krankheitszeichen in der Lunge zu untersuchen.
Fachliche Prüfung: Dr. med. Carmen-Marina Mihai
Autor: Patrick Frei, Rheumaliga Schweiz
Veröffentlichung: 17. Juni 2021
Letzte Aktualisierung: 6. März 2025
Quellen
Studien (Auswahl)
Baillet A et al. Points to consider for reporting, screening for and preventing selected comorbidities in chronic inflammatory rheumatic diseases in daily practice: a EULAR initiative. Ann Rheum Dis. 2016 Jun;75(6):965-73. DOI: 10.1136/annrheumdis-2016-209233. Epub 2016 Mar 16. PMID: 26984008. Abrufbar unter diesem Link.
Ewig S, Bollow M. Lungenmanifestationen bei adulten rheumatischen Erkrankungen. Z Rheumatol 80, 13–32 (2021). DOI: https://doi.org/10.1007/s00393-020-00946-5
Faverio P, Kalluri M, Luppi F, Ferrara G. RA-ILD: does more detailed radiological classification add something to our knowledge of this condition? J Thorac Dis. 2020;12(6):2993-2995. DOI: 10.21037/jtd.2020.03.111
Prasanna H, Inderjeeth CA, Nossent JC, Almutairi KB. The global prevalence of interstitial lung disease in patients with rheumatoid arthritis: a systematic review and meta-analysis. Rheumatol Int. 2025 Jan 18;45(2):34. DOI: 10.1007/s00296-025-05789-4
Raimundo K, Solomon JJ, Olson AL, Kong AM, Cole AL, Fischer A, Swigris JJ. Rheumatoid Arthritis–Interstitial Lung Disease in the United States: Prevalence, Incidence, and Healthcare Costs and Mortality. The Journal of Rheumatology April 2019, 46 (4) 360-369; DOI: https://doi.org/10.3899/jrheum.171315
Yunt ZX, Solomon JJ. Lung disease in rheumatoid arthritis. Rheum Dis Clin North Am. 2015;41(2):225-236. PMCID: PMC4415514
Bücher, Websites und Videos
Adler, S.: Was macht «das Rheuma» in der Lunge?, Vortrag am Nationalen Patiententag vom 29.10.2015 am Inselspital Bern. Abrufbar auf YouTube.
Aktiv leben mit Lungenfibrose: RA-ILD. Abrufbar unter diesem Link.
Funke-Chambour, M.: Lunge und Autoimmunerkrankungen. Vortrag am Nationalen Patiententag vom 29.10.2015 am Inselspital Bern. Video auf YouTube.
Galanski, M., Freischmidt, J. (Hrsg.): Handbuch diagnostische Radiologie: Thorax. 1. Auflage. Berlin, Heidelberg: Springer-Verlag; 2003.
National Rheumatoid Arthritis Society (UK): The effect of RA on the lungs. Abrufbar unter diesem Link.
Ott, U., Epe, J.: Gesund durch Atmen. Ein Neurowissenschaftler erklärt die Heilkraft der bewussten Yoga-Atmung. München: O.W. Barth Verlag; 2018.
Stichworte
- Atemnot
- Atmung
- Bindegewebe
- Entzündung
- Fibroblasten
- Immunsuppressiva
- Kollagen
- Kollagenose
- Lunge
- rauchen
- Sauerstoff

